تراکم بالای کودکان، تماسهای نزدیک و رفتارهای طبیعی این سنین، مراکز پیشدبستانی را به محیطی مستعد شیوع بیماری تبدیل کرده است؛ مسئلهای که علاوه بر تهدید سلامت، بار اقتصادی و روانی سنگینی بر دوش خانوادهها میگذارد.
، بر اساس گزارش سالانه دکترتو یزد مراکز پیشدبستانی به دلیل سه عامل کلیدی به کانون شیوع بیماری تبدیل میشوند: تراکم بالای کودکانی که سیستم ایمنی آنها هنوز در حال تکامل است، تعاملات فیزیکی نزدیک و مداوم، و رفتارهای طبیعی این سنین مانند به دهان بردن اشیاء که مسیر انتقال میکروبها را هموار میکند. این وضعیت، اقتصاد خانواده را از دو مسیر اصلی به چالش میکشد؛ نخست از طریق هزینههای مستقیم پزشکی و سپس به شکلی بسیار جدیتر، از طریق هزینههای غیرمستقیم ناشی از غیبت والدین از کار برای مراقبت از کودک بیمار که منجر به کاهش بهرهوری و زیان درآمدی قابل توجهی میشود.
چرا مراکز پیشدبستانی به انکوباتور بیماری تبدیل میشوند و بیماریهای شایع در مهدکودک
داستان برای میلیونها خانواده آشناست؛ چند هفته پس از ورود هیجانزده کودک به دنیای جدید مرکز پیشدبستانی، اولین نشانهها ظاهر میشوند. آبریزش بینی، سرفههای پراکنده و تب خفیف، آغازگر دورهای از بیماریهای مکرر است که به نظر پایانی ندارد. این تجربه، که اغلب با شبهای بیخوابی و غیبتهای پیشبینینشده از کار همراه است، دروازهای به یک واقعیت پیچیده است.
نتایج یک مطالعه طولی که در مرکز نوآوری و تحقیقات بیماریهای عفونی (CIDRAP) منتشر شد، نشان میدهد کودکانی که در مراکز مراقبتی گروهی نگهداری میشوند، دو تا سه برابر بیشتر از همسالان خود در خانه، به بیماریهای عفونی مبتلا میشوند. این فقط یک مشکل سلامتی نیست؛ بلکه سلامت کودک، امنیت روانی والدین و ثبات اقتصادی خانواده را به طور همزمان هدف قرار میدهد.
چرا کودکان در مهدکودک به طور مکرر بیمار میشوند؟
حضور در مراکز پیشدبستانی به طور قابل توجهی ریسک ابتلا به عفونتها را افزایش میدهد. یک کودک پیشدبستانی سالم به طور متوسط سالانه حداقل شش بار دچار سرماخوردگی میشود و ابتلا به دوازده بیماری ویروسی مختلف در طول یک سال، امری طبیعی تلقی میشود. این آمار بالا صرفاً یک دردسر موقتی نیست. شواهد علمی نشان میدهد که بار عفونی در سالهای اولیه زندگی میتواند پیامدهای بلندمدتی برای سلامت کودک داشته باشد.
نتایج یک مطالعه طولی در دانمارک نشان داد کودکانی که بین تولد تا سه سالگی تعداد زیادی عفونت را تجربه میکنند، در سنین بالاتر با احتمال بیشتری دچار عفونتهای متوسط تا شدید شده و به تبع آن، آنتیبیوتیک بیشتری مصرف میکنند. این پدیده، که گاهی از آن به عنوان باشگاه ورزشی ایمونولوژیک یاد میشود، سیستم ایمنی نابالغ کودک را به چالش میکشد و به ساخت حافظه ایمنی کمک میکند. با این حال، چالش اصلی نظام سلامت، حذف این مواجهات نیست، بلکه مدیریت هوشمندانه آنها برای کاهش بیماریهای شدید، جلوگیری از عوارض و مقابله با بحران جهانی مقاومت آنتیبیوتیکی است.
طبقهبندی عوامل بیماریزا و مسیرهای انتقال در مراکز پیشدبستانی
بیماریهای شایع در کودکان پیشدبستانی به دو دسته اصلی تقسیم میشوند: عفونی و غیرعفونی. بیماریهای عفونی، که بار اصلی بیماریها را در این گروه سنی تشکیل میدهند، خود به چند گروه عمده طبقهبندی میشوند: عفونتهای دستگاه تنفسی، عفونتهای دستگاه گوارش، بیماریهای بثوری و پوستی، و بیماریهای قابل پیشگیری با واکسن. در کنار اینها، شرایط غیرعفونی مانند آسم و آلرژیهای مختلف نیز نیازمند مدیریت دقیق در این محیطها هستند. انتقال سریع و گسترده این عوامل بیماریزا از طریق چندین مسیر اصلی صورت میگیرد:
- مسیر تنفسی: قطرات میکروسکوپی حاوی ویروس یا باکتری که از طریق سرفه، عطسه یا صحبت کردن فرد بیمار در هوا پخش میشوند.
- مسیر دهانی-مدفوعی: این مسیر عامل اصلی انتقال عفونتهای گوارشی است. پاتوژنها از طریق دستها، سطوح یا غذای آلوده به ذرات میکروسکوپی مدفوع فرد بیمار، از طریق دهان وارد بدن فرد دیگری میشوند.
- تماس مستقیم: تماس با فرد بیمار یا ترشحات بدن او.
- تماس غیرمستقیم: تماس با سطوح آلوده مانند اسباببازیها، دستگیره درها و میزها که بسیاری از ویروسها و باکتریها میتوانند ساعتها روی آنها زنده بمانند.
ترکیب این مسیرهای انتقال با تراکم بالای کودکان، سیستم ایمنی تکامل نیافته آنها و تعاملات فیزیکی نزدیک، شرایط ایدهآلی را برای گردش سریع میکروبها فراهم میکند.
ویروسها شایعترین عامل عفونی
ویروسها بیشک شایعترین و غالبترین عامل بیماری در کودکان پیشدبستانی هستند. ساختار ساده و قابلیت انتقال بالای آنها، این عوامل را به مهاجمان اصلی این گروه سنی تبدیل کرده است.
ویروس سنسیشیال تنفسی (RSV)
ویروس RSV شایعترین عامل بیماری شدید تنفسی در نوزادان و شیرخواران است و بر اساس گزارشهای سازمان بهداشت جهانی (WHO)، سالانه منجر به بیش از سه میلیون بستری در بیمارستان در سراسر جهان میشود. دلیل آسیبپذیری بیشتر نوزادان به تفاوتهای سیستم ایمنی آنها بازمیگردد.
پاسخ ایمنی نوزادان به RSV، برخلاف بزرگسالان، تمایل به ایجاد پاسخهای التهابی نامتعادل و ناکارآمد دارد که نه تنها به پاکسازی مؤثر ویروس کمکی نمیکند، بلکه میتواند منجر به آسیب بافت ریه و افزایش خطر ابتلا به آسم در سالهای بعدی زندگی شود. خوشبختانه، راهکارهای پیشگیرانه نوینی برای محافظت از نوزادان در برابر RSV شدید توسعه یافته است، از جمله واکسیناسیون مادران در دوران بارداری و ایمنسازی غیرفعال نوزاد با تزریق آنتیبادی مونوکلونال پس از تولد.
روتاویروس و نوروویروس
گاستروانتریت ویروسی، که به اشتباه آنفولانزای معده نیز نامیده میشود، توسط ویروسهای بسیار مسری مانند روتاویروس و نوروویروس ایجاد میشود. این ویروسها به دلیل مقاومت بالا بر روی سطوح، به راحتی از طریق اسباببازیها و دستهای آلوده انتشار مییابند و عامل اصلی طغیانهای اسهال و استفراغ در مراکز مراقبتی هستند.
عفونتهای نیازمند مداخله درمانی و بحران مقاومت آنتیبیوتیکی
اگرچه ویروسها شایعترند، باکتریها میتوانند عفونتهای جدیتری ایجاد کنند که اغلب نیازمند درمان آنتیبیوتیکی هستند. عفونتهایی مانند گلودرد استرپتوکوکی، عفونت گوش میانی و زردزخم از جمله موارد شایع باکتریایی هستند. با این حال، این حوزه با یک تهدید بزرگ جهانی مواجه است: مقاومت آنتیبیوتیکی (AMR).
مصرف بیرویه و اغلب نادرست آنتیبیوتیکها، به ویژه برای عفونتهای ویروسی مانند سرماخوردگی که آنتیبیوتیکها بر آنها بیاثرند، این فرآیند را تسریع کرده است. یک مطالعه گسترده نشان داد که بسیاری از آنتیبیوتیکهای خط اول که توسط سازمان جهانی بهداشت توصیه میشوند، در کمتر از ۵۰٪ موارد عفونتهای باکتریایی کودکان مؤثر هستند. این پدیده منجر به بیماریهای طولانیتر، نیاز به بستری شدن، و متأسفانه افزایش نرخ مرگومیر در کودکان میشود و اهمیت تشخیص دقیق پزشکی و پرهیز از خوددرمانی را دوچندان میکند.
مدیریت طغیان ویروس گوارشی
مهمترین و خطرناکترین عارضه گاستروانتریت در کودکان، کمآبی بدن ست. بنابراین، درمان اصلی این بیماری بر جایگزینی مایعات و الکترولیتهای از دست رفته متمرکز است. بهترین گزینه برای این کار، استفاده از محلولهای آبرسان خوراکی (ORS) است. نکته بسیار مهم، پرهیز از دادن نوشیدنیهای با قند بالا مانند نوشابهها و آبمیوههای صنعتی است، زیرا قند زیاد میتواند با کشیدن آب به داخل روده، اسهال را تشدید کند.
نوروویروس به دلیل مقاومت بالا در محیط و قدرت سرایت فوقالعاده، عامل اصلی طغیانهای گاستروانتریت است. مدیریت یک طغیان نیازمند اقدامات سریع و هماهنگ بر اساس پروتکلهای مراکز کنترل و پیشگیری از بیماریها (CDC) است:
- گزارش فوری: اولین قدم، گزارش طغیان به مقامات بهداشتی محلی و اطلاعرسانی شفاف به والدین است.
- تشدید بهداشت دست: شستشوی مکرر دستها با آب و صابون باید به شدت اجرا شود. مهم است بدانیم که ضدعفونیکنندههای بر پایه الکل تأثیر کمی بر نوروویروس دارند.
- ضدعفونی گسترده: سطوح پرتماس باید با محلولهای ضدعفونیکننده مؤثر بر نوروویروس، مانند محلولهای حاوی کلر، به طور مکرر تمیز شوند.
- قرنطینه: کودکان و کارکنان بیمار باید فوراً به خانه فرستاده شوند و تا حداقل ۴۸ تا ۷۲ ساعت پس از قطع کامل علائم از حضور در مرکز منع شوند.
بیماری دست، پا و دهان و سایر بیماریهای پوستی شایع
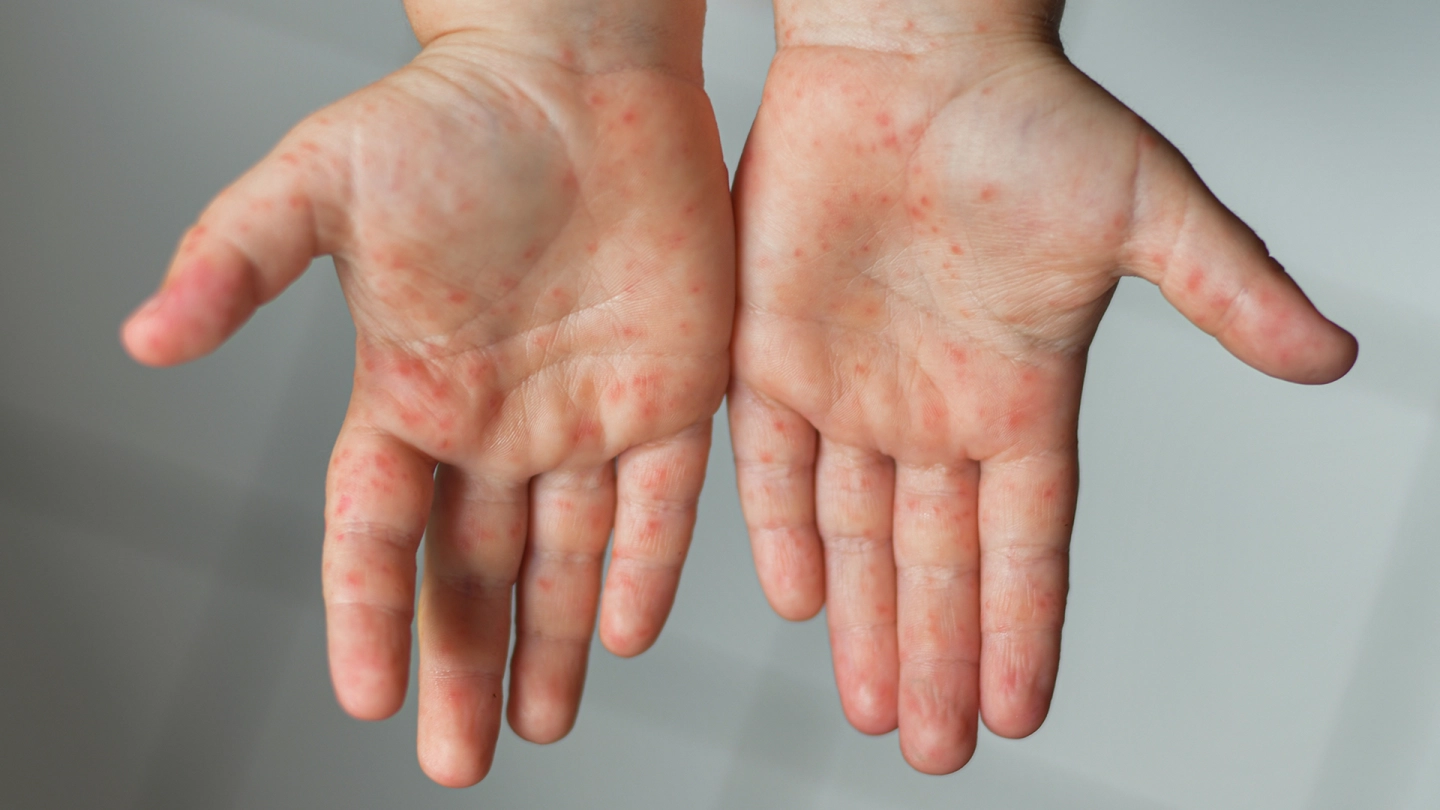
بیماری دست، پا و دهان یک عفونت ویروسی بسیار مسری است که عمدتاً توسط کوکساکی ویروس ایجاد میشود. علائم با تب و گلودرد آغاز شده و سپس زخمهای کوچک و دردناک در داخل دهان و بثورات پوستی روی کف دستها و پاها ظاهر میشوند. درمان خاصی برای این بیماری وجود ندارد و رویکرد درمانی، حمایتی است و بر کنترل تب و درد و جلوگیری از کمآبی ناشی از دردناک بودن بلع تمرکز دارد. این بیماری معمولاً طی ۷ تا ۱۰ روز خودبهخود بهبود مییابد. علاوه بر آن، بیماریهای پوستی دیگری مانند آبلهمرغان (قابل پیشگیری با واکسن)، زردزخم (باکتریایی و نیازمند آنتیبیوتیک) و کرم حلقوی (قارچی) نیز در این مراکز شایع هستند.
چارچوب کنترل عفونت IPC
پیشگیری از بیماریها در مراکز پیش از دبستان نیازمند یک رویکرد جامع و چندلایه است که ترکیبی از اصول بهداشتی فردی، سیاستهای مدیریتی هوشمندانه و طراحی محیطی سالم را در بر گیرد. این رویکرد نه تنها یک الزام بهداشتی، بلکه یک سرمایهگذاری هوشمندانه با بازده اقتصادی مثبت است. پایههای اصلی کنترل عفونت بر سه اصل استوار است: بهداشت دست، بهداشت تنفسی و نظافت و ضدعفونی محیط.
این اقدامات فردی تنها در چارچوب سیاستهای سازمانی منسجم میتوانند مؤثر واقع شوند. سیاست کودک بیمار در خانه بماند یکی از کلیدیترین ابزارها برای شکستن زنجیره انتقال بیماری است. مراکز باید دستورالعملهای شفاف و مکتوبی برای عدم پذیرش کودکانی که علائم مشخصی مانند تب، استفراغ یا اسهال دارند، تدوین و به طور جدی اجرا کنند.
یک مطالعه تحلیلی نشان داد که اجرای یک برنامه جامع کنترل عفونت، با وجود هزینههای اولیه، در نهایت منجر به کاهش ۲۴ درصدی نرخ کلی بیماریها و صرفهجویی خالص قابل توجهی از طریق کاهش هزینههای مستقیم پزشکی و هزینههای غیرمستقیم ناشی از غیبت والدین از کار شد. این شواهد به سیاستگذاران و مدیران مراکز نشان میدهد که تخصیص منابع به برنامههای پیشگیری، یک استراتژی اقتصادی هوشمندانه برای کاهش هزینههای کلی سلامت و افزایش بهرهوری اجتماعی است.پ
پروتکلهای اجرایی برای آسم و آلرژیهای غذایی
علاوه بر بیماریهای عفونی، مراکز پیش از دبستان باید برای مدیریت ایمن شرایط مزمن مانند آسم و آلرژیهای غذایی نیز آمادگی کامل داشته باشند.
مدیریت مؤثر آسم در مهدکودک بر دو پایه استوار است: شناسایی و کنترل محرکها (مانند گرد و غبار و دود) و استفاده از برنامه اقدام آسم. این سند مکتوب، که توسط پزشک کودک تهیه میشود، ابزاری حیاتی برای مدیریت روزانه و اضطراری آسم است و با مناطق رنگی (سبز، زرد، قرمز) به مربیان کمک میکند وضعیت کودک را ارزیابی کرده و اقدام مناسب را انجام دهند.
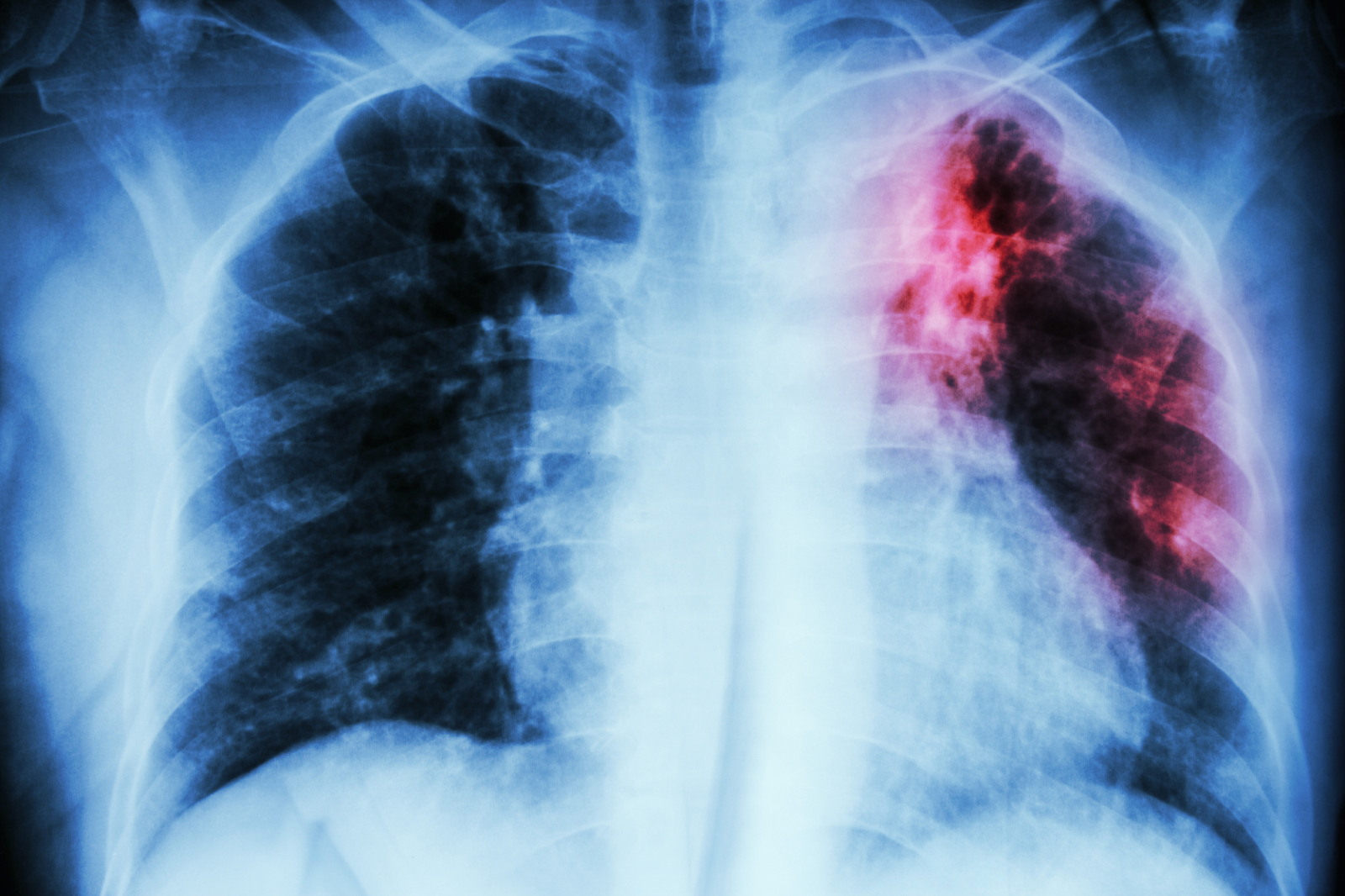
تصویر: ۱۰٪ از کودکان در محیطهای با بار بالای سل ممکن است تا سن ۱۰ سالگی به این بیماری مبتلا شوند. یافتههای جدید همچنین نشان میدهد کودکانی که در محیطهایی با بار بالای سل زندگی میکنند، در طول دوران کودکی، سالانه در معرض خطر بالای ابتلا به عفونت سل هستند. به نقل از bu.edu
مدیریت آلرژیهای غذایی و نقش حیاتی اپینفرین
آلرژیهای غذایی میتوانند واکنشهای شدیدی به نام آنافیلاکسی ایجاد کنند که بالقوه کشنده است. در صورت بروز آنافیلاکسی—یک واکنش آلرژیک شدید که با علائمی مانند تنگی نفس یا تورم زبان مشخص میشود—اپینفرین تنها داروی نجاتبخش و خط اول درمان است و باید فوراً تزریق شود. تکیه بر آنتیهیستامینها در این شرایط یک اشتباه خطرناک است؛ آنتیهیستامینها تنها میتوانند علائم خفیف پوستی را تسکین دهند و قادر به متوقف کردن واکنش شدید آنافیلاکسی نیستند. تأخیر در تزریق اپینفرین میتواند منجر به پیامدهای مرگبار شود. بنابراین، تمام کارکنان مهدکودک باید در مورد تشخیص علائم آنافیلاکسی و نحوه استفاده صحیح از قلم تزریق خودکار اپینفرین آموزش دیده باشند.
تهدیدهای نوظهور مدیریت سلامت در آموزش دوران کودکی
سلامت کودکان در مراکز پیش از دبستان با چالشهای سیستمیک و تهدیدهای نوظهوری مواجه است که فراتر از مدیریت یک بیماری خاص است. دو مورد از برجستهترین این چالشها، مقاومت آنتیبیوتیکی و واکسنگریزی هستند. تردید یا امتناع از واکسیناسیون، به دلیل انتشار گسترده اطلاعات غلط، به تضعیف ایمنی جمعی منجر میشود و خطر بازگشت بیماریهای قابل پیشگیری مانند سرخک را به شدت افزایش میدهد. جالب توجه است که هر دو بحران، ریشه در یک مشکل مشترک دارند: کژفهمی عمومی از ریسک.
آینده مدیریت سلامت در این مراکز به سمت رویکردهای پیشگیرانه، هوشمند و یکپارچه در حرکت است. شواهد علمی رو به رشدی نشان میدهد که پروبیوتیکها میتوانند فرکانس و شدت عفونتهای تنفسی را در کودکان کاهش دهند. همچنین، استفاده از فناوریهای نوین مانند سطوح ضدمیکروبی و سیستمهای تهویه هوشمند، چشمانداز مدیریت سلامت را از حالتی واکنشی به وضعیتی پیشگیرانه و هوشمند تبدیل خواهد کرد. این تغییر پارادایم از مدیریت بحران به مدیریت ریسک، کلید ایجاد محیطهای آموزشی تابآور و سالم برای نسل آینده است.
